Il miglioramento della qualità delle cure è diventato molto più di un'aspirazione etica. Al giorno d'oggi, è un motore diretto della reputazione, delle entrate e della posizione normativa di una clinica. Gli studi dimostrano che gli ospedali e le cliniche che ottengono punteggi più alti nell'esperienza del paziente attraggono più pazienti e generano maggiori entrate, contenendo i costi.
Dall'altro lato dello spettro, la scarsa qualità dell'assistenza o le carenze in termini di sicurezza possono far scattare multe, restrizioni della licenza o persino la chiusura forzata in base ai moderni regimi di conformità. In breve, la qualità è ora una metrica a livello di consiglio di amministrazione, oltre che una preoccupazione a livello di letto.
Questo articolo chiarisce il significato di "assistenza di alta qualità", offre sei miglioramenti pratici che potete iniziare già da questo mese e si conclude con le metriche chiave necessarie per dimostrare i progressi compiuti.
Cosa significa fornire un'assistenza di alta qualità ai pazienti?
La qualità dell'assistenza descrive l'efficacia con cui i servizi sanitari per gli individui e le comunità aumentano le possibilità di raggiungere i risultati di salute desiderati. La qualità dell'assistenza sanitaria è comunemente definita da sei domini articolati per la prima volta dall'Istituto di Medicina degli Stati Uniti:
- Sicura ed efficace: L'assistenza è basata sull'evidenza, evita variazioni non necessarie e raggiunge in modo affidabile i risultati clinici desiderati, evitando al contempo danni evitabili.
- Centrati sul paziente: I servizi rispettano le preferenze, le esigenze e i valori di ciascun paziente, e sono questi ultimi a guidare le decisioni.
- Tempestivo: Vengono ridotti al minimo i ritardi che potrebbero causare danni o frustrazione (ad esempio, lunghe attese, lentezza dei risultati dei test).
- Equo: La qualità non varia in base a fattori quali genere, etnia, reddito o geografia.
- Efficiente: Le risorse (persone, locali, attrezzature) sono organizzate in modo che il massimo valore raggiunga il paziente con il minimo spreco.
Strategie per migliorare l'assistenza ai pazienti
Per fornire un'assistenza migliore non è necessaria una ristrutturazione multimilionaria o un piano di trasformazione di due anni. Qui di seguito troverete sei leve collaudate che potete iniziare ad azionare già da questo mese, insieme alle prove che dimostrano perché ognuna di esse è vantaggiosa.
Muovetevi rapidamente, seguite ciò che accade e poi iterate!
1) Utilizzare attivamente il feedback dei pazienti per guidare i miglioramenti
I pazienti raramente si lamentano della scienza medica, ma si lamentano del modo in cui viene erogata. Questo fa sì che il feedback strutturato sia la fonte più ricca di idee per il miglioramento della qualità delle cure.
L'obiettivo è inviare sistematicamente sondaggi post-visita e poi analizzarli. È probabile che si registrino aumenti significativi della soddisfazione generale prima che si verifichino cambiamenti nelle metriche cliniche.
Per farlo in modo efficiente, mettete il feedback in una catena di montaggio:
- Raccogliere i feedback dei pazienti automaticamente, tramite SMS con link, poster QR o scraping di recensioni online.
- Distinguete i punti dolenti ricorrenti: "tempi di attesa", "spiegazioni affrettate", "chiarezza della fatturazione".
- Agire e pubblicizzare - pubblicare i cartelloni "Avete parlato, vi abbiamo ascoltato" nell'area della reception e farli riecheggiare negli aggiornamenti via e-mail.
2) Investire nella formazione e nel coinvolgimento del personale
Un ottimo sito web non può compensare un singolo commento brusco al desk. Una regolare microformazione sulla comunicazione empatica, sulla competenza culturale e sulle tecniche di "recupero del servizio" riduce i reclami e aumenta i punteggi.
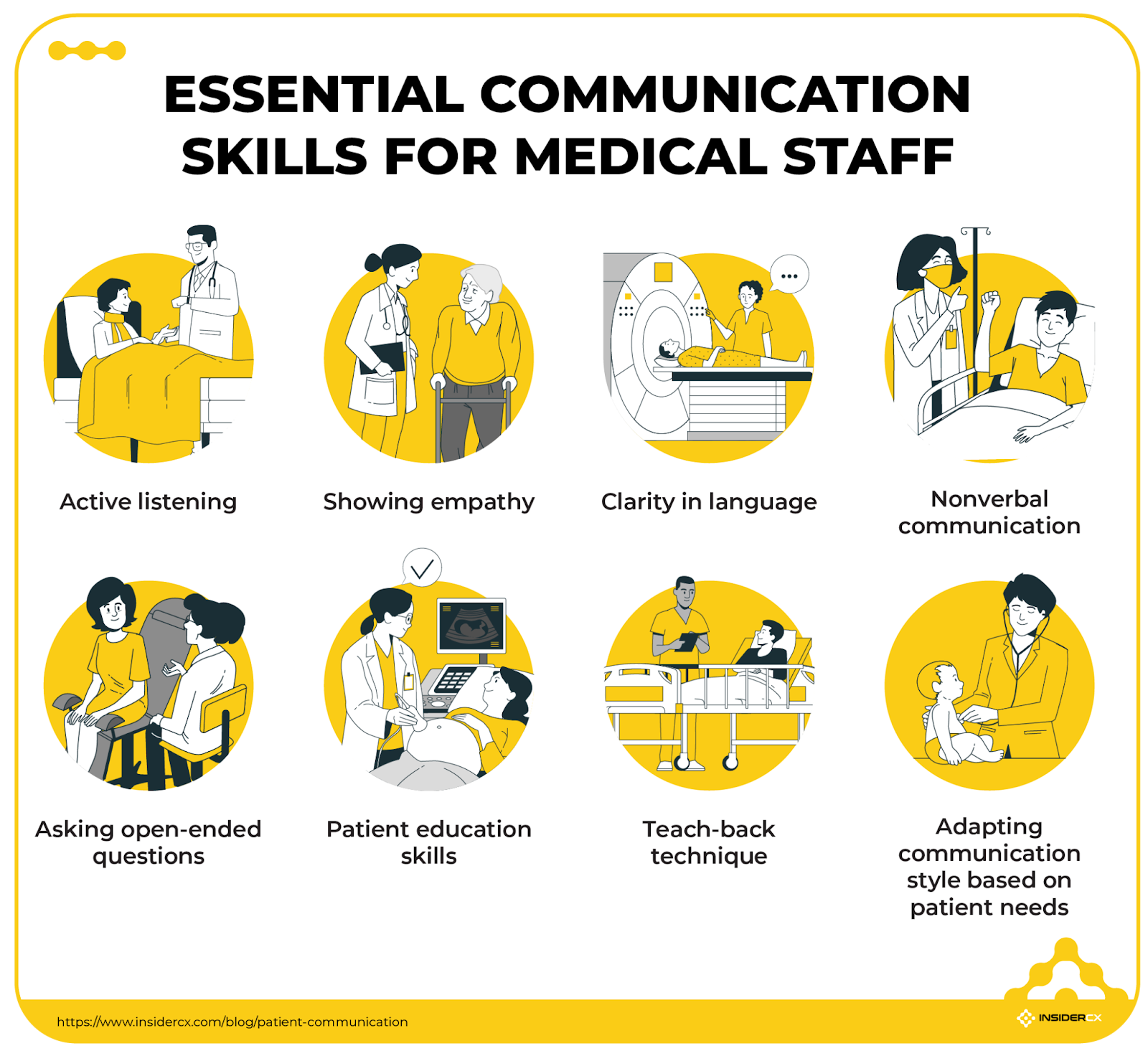
Ma la competenza senza impegno è una strategia a metà. Riconoscete i comportamenti che proteggono la sicurezza o che fanno piacere a un paziente - biglietti di ringraziamento sul posto, una spilla mensile come "campione di qualità", una piccola carta regalo - e vedrete aumentare l'impegno discrezionale.
3) Standardizzare i protocolli clinici e di servizio
Dalla chirurgia alla spirometria, la variazione è nemica della sicurezza. La sola lista di controllo di sicurezza chirurgica dell'OMS è stata collegata a un calo delle complicazioni in diverse meta-analisi. Le cliniche private possono adottare la stessa filosofia:
- Una lista di controllo per il triage assicura che i casi urgenti evitino le code di routine.
- I copioni del front-desk garantiscono che ogni chiamante senta la stessa spiegazione chiara delle istruzioni di preparazione o di come riprogrammare un appuntamento.
- Gli audit mensili (cinque cartelle a caso per medico) rivelano la deriva prima che diventi un rischio.
A lungo termine, se tutti seguono lo stesso percorso affidabile, la clinica è destinata a vedere un aumento costante della soddisfazione, delle recensioni positive e della fidelizzazione dei pazienti.
4) Responsabilizzare e coinvolgere i pazienti nella loro cura
I pazienti attivi assumono i farmaci, si sottopongono ai controlli e individuano da soli i primi segnali di allarme. Punteggi di impegno più elevati portano di solito a un migliore controllo della glicemia, al raggiungimento degli obiettivi di pressione sanguigna e a un migliore recupero post-operatorio: in altre parole, a migliori risultati di cura.
Semplificare le cose:
- Tradurre ogni diagnosi in un linguaggio semplice ("Lei ha il diabete di tipo 2; ecco cosa significa giorno per giorno").
- Utilizzare grafici a decisione condivisa, in modo che il paziente scelga il percorso terapeutico che meglio si adatta alle realtà lavorative, familiari o culturali.
- Il tutto supportato da un portale, da opuscoli stampati e da un riepilogo via SMS dopo la visita. Le verifiche di aderenza come queste collegano i risultati migliori direttamente ai punteggi di esperienza della vostra clinica.
Per i pazienti cronici (o con un lungo processo di recupero), l'approccio più efficace è quello di misurare direttamente il livello di attivazione del paziente tramite sondaggi PAM - per poi adattare l'approccio e la comunicazione di conseguenza.

5) Sfruttare la tecnologia per migliorare l'accesso e i flussi
Ogni minuto che un medico spende per rintracciare i moduli è un minuto perso per il dialogo. L'autoprogrammazione digitale accorcia i tempi di attesa per l'appuntamento e riduce i no-show: uno studio ambulatoriale del 2024 ha rilevato che gli slot prenotati online sono mancati solo nell'1,8% dei casi , contro il 5,9% delle prenotazioni telefoniche.
I promemoria automatici (SMS, WhatsApp) possono ridurre ulteriormente gli appuntamenti mancati, mentre i moduli elettronici che inseriscono l'anamnesi direttamente nel sistema EHR fanno sì che i primi minuti di ogni consultazione siano dedicati alle persone, non alle scartoffie.
6) Iniziare in piccolo ma agire con decisione
L'NHS offre un'ottima guida su come utilizzare i cicli Plan-Do-Study-Act (PDSA) per migliorare l'assistenza ai pazienti. La forza del metodo sta nella sua velocità: pianificare un piccolo cambiamento, testarlo per giorni o settimane, studiare i dati e agire in base a ciò che si scopre.
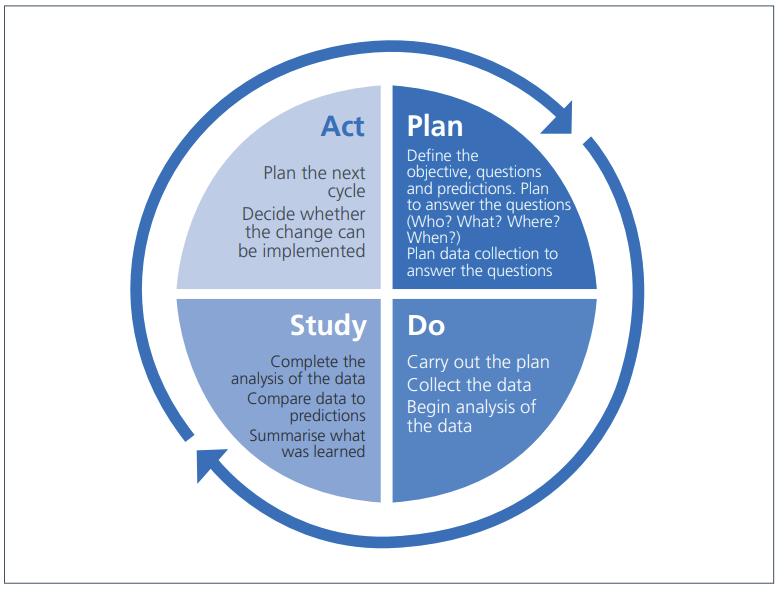
Esempio:
- Problema: il tempo medio di attesa in sala è di 25 minuti.
- Piano : iniziare gli ambulatori dieci minuti prima e aggiungere un assistente medico mobile.
- Fare - pilota il martedì per quattro settimane.
- Studio: il grafico giornaliero mostra che la media dei tempi di attesa scende a 14 minuti entro la terza settimana.
- Agire - estendere la modifica a tutti i giorni; lanciare il ciclo successivo, incentrato sulle istruzioni di dimissione.
I successi rapidi galvanizzano il personale e dimostrano ai proprietari che la qualità guida l'efficienza, non le spese.
In conclusione: scegliete una leva, tiratela con forza per un mese, misurate, condividete la storia e poi passate alla successiva. Lo slancio continuo è sempre meglio del "big-bang"!
Misurare i miglioramenti della qualità dell'assistenza
Migliori risultati e minori complicazioni rimangono il gold standard, ma la gestione quotidiana ha bisogno di indicatori più granulari e di primo piano: raccoglieteli mensilmente, rivedete le tendenze trimestrali e collegate i cambiamenti agli interventi specifici che avete introdotto.
Ecco da dove iniziare:
- Punteggio netto dei promotori (NPS): Un forte indicatore di fedeltà; un NPS superiore a +50 è considerato eccellente.
- Valutazioni delle recensioni online: Google Reviews, Trustpilot e altri siti di recensioni simili possono influenzare pesantemente la scelta dei pazienti. Inoltre, è possibile utilizzarli per raccogliere feedback e tenere traccia dei reclami, identificando le aree che necessitano di miglioramenti.
- Tasso di ripetizione delle visite e di fidelizzazione: Indica fiducia e continuità delle cure.
- Tempo di attesa per l'appuntamento: Influisce direttamente sulla tempestività e sulle entrate.
- Produzione di pazienti per sessione di lavoro dell'operatore: Bilanciamento tra efficienza e qualità.
- Soddisfazione/turnover del personale: Un basso livello di impegno predice una serie di possibili incidenti, tra cui gli eventi legati alla sicurezza.
È inoltre possibile andare più a fondo con l'analisi del sentiment a livello di argomento di InsiderCX. Ad esempio, un cliente ha ricevuto costantemente un punteggio di sentiment negativo del 43,8% per le strutture, che raramente superava il 27% per le altre sedi. In un altro caso, abbiamo identificato un punteggio negativo del 60,1% relativo alla puntualità e alla durata degli appuntamenti, mentre i feedback relativi al personale hanno ottenuto un punteggio decisamente migliore.
Questi dati aiutano a individuare esattamente i punti in cui l'erogazione del servizio vacilla e quelli in cui funziona. Hanno implementato cambiamenti per migliorare l'esperienza del paziente, il che, nella maggior parte dei casi, equivale a migliorare la qualità delle cure.
Migliorare sistematicamente l'assistenza ai pazienti con InsiderCX
L'assistenza di alta qualità è un viaggio continuo, non un progetto unico. Le cliniche di maggior successo iterano rapidamente: ascoltano i pazienti, responsabilizzano il personale e misurano senza sosta.
InsiderCX semplifica questo ciclo grazie a:
- Acquisizione di feedback da sondaggi SMS/WhatsApp, chioschi e siti di recensioni in un unico cruscotto.
- Segnalare in tempo reale i punti critici emergenti (ad esempio, l'aumento dei reclami per i tempi di attesa).
- Collegare le azioni del personale - completamento della formazione, adesione ai protocolli - alle tendenze dell'esperienza dei pazienti.
- Segnalazione automatica di metriche di qualità come NPS e punteggi delle recensioni per la leadership e gli enti regolatori.
Stat migliorare la qualità delle cure con InsiderCX. Programmate una demoe avviare un progetto pilota per ottenere i dati necessari a fornire un'assistenza di alta qualità ai pazienti.




